

Pourquoi une Posturographie ?
Docteur Ch. Van Nechel
Unité Trouble de l'équilibre et Vertiges, CHU Brugmann, Bruxelles
Unité de Neuro-Ophtalmologie, CHU Erasme, Bruxelles
IRON, Paris.
La posturographie ne manque-t-elle pas de sensibilité et de spécificité?
La posturographie peut-elle servir doutil dévaluation dun traitement ?
Déséquilibre réel ou Simulation ?
Centre de Gravité, Centre de Pression ou Posturographie Multi-Segments ?
Hormis lors des grands syndromes vertigineux, létiologie des plaintes dinstabilité posturale, transitoire ou chronique, est rarement suggérée par linterrogatoire. Une perte déquilibre résulte le plus souvent dune perturbation extérieure qui na pu être compensée efficacement. Cette perturbation peut être une perte inattendue dune référence proprioceptive ou visuelle, le mouvement rapide dun membre ou de la tête non anticipé par un déplacement du centre de gravité, ou même un facteur émotionnel. Evaluer la stabilité dun patient sur le sol plan et stable dun cabinet de consultation nest donc pas très significatif de ce quil peut vivre à lextérieur.
Lexamen dun patient se plaignant dinstabilité ne peut se limiter à une évaluation séquentielle et indépendante des aspects vestibulaires, neurologiques et visuels. Létude de Wolfson (1) portant sur 234 sujets de 75 ans ( 5 ans) suggère que les troubles de léquilibre à cet âge résulte bien plus souvent dune difficulté à résoudre des conflits sensoriels que dune perte de ces informations sensorielles. La création de tels conflits sensoriels par lintroduction déléments perturbateurs (tapis mousse, plateau de Friedman, fermeture des yeux, rotation rapide de la tête...) simpose donc lors de lexamen postural dun patient.
Une nouvelle difficulté survient alors pour lexaminateur, celle de distinguer au cours de cette évaluation, des ajustements posturaux laissant une marge de sécurité suffisante, faits de corrections inadéquates ou de mouvements injustifiés. Une quantification de ces épreuves simpose dautant plus que le niveau de performance sera fonction de paramètres tels que lâge ou les exigences différentes de la vie journalière.
Les stratégies déquilibration se construisent progressivement au moins jusquà lâge de 15 ans avec des phases plus visuo-vestibulaires ou plus proprioceptivo-vestibulaires, même si lordre de ces séquences ne fait pas encore lobjet dun consensus (2, 3). Chez les personnes plus âgées, même en labsence de pathologie, la vision prend une part plus déterminante (4).
Le bilan instrumental habituel, évaluant surtout laspect vestibulo-oculaire, ne permet-il pas de déduire les conséquences posturales de la pathologie vestibulaire ?
Puisque la posture est le résultat dune combinaison variable dinformations vestibulaires, visuelles et proprioceptives, on comprendra aisément que lévaluation dune de ces modalités sensorielles ne peut refléter lefficacité de lensemble. De nombreux patients ont un contrôle postural bien meilleur que ce que ne laisse prévoir leur acuité visuelle dynamique (différence dacuité visuelle mesurée tête fixe et tête en rotation alternée à 2 Hz). Chez ces patients, le déficit vestibulaire est compensé par des stratégies déquilibration plus visuelles et proprioceptives, tandis que la perte de stabilité du regard résulte du manque de suppléance possible du réflexe vestibulo-oculaire. Inversement une difficulté pour gérer des conflits sensoriels, sans aucun déficit chronique de la fonction vestibulaire ou des autres modalités sensorielles, aboutit à des pertes déquilibre. Cest par exemple le cas des patients, présentant des vertiges dorigine visuelle, intolérants à des mouvements importants dans leur champs visuels (5).
Même si on se limite aux altérations du système vestibulaire, toutes ne présenteront pas une altération des réflexes vestibulo-oculaires. Les systèmes vestibulo-spinaux et vestibulo-oculaires utilisent des structures vestibulaires, cérébelleuses et des voies centrales partiellement distinctes. Ceci se vérifie en clinique et notamment par des profils de récupération différents entre les aspects vestibulo-oculaires et posturaux des lésions vestibulaires.
Bien que linteraction entre système vestibulo-spinal et proprioceptif soit déterminante pour le contrôle postural, lépreuve de Romberg en est le plus souvent sa seule évaluation clinique. Il faut admettre que lexpression des résultats de celle-ci manque singulièrement de nuance. Nous verrons plus loin que son analyse posturographique permet une meilleure compréhension du contrôle postural.
La posturographie ne manque-t-elle pas de sensibilité et de spécificité ?
Ceci pose le problème de la sensibilité des tests instrumentaux en pathologie vestibulaire. De nombreuses études ont cherché à quantifier celle-ci, mais toutes souffrent de labsence dun test de référence permettant de décider avec un minimum derreur sil existe ou non une pathologie vestibulaire. Tous les auteurs sont daccord pour considérer que lélectronystagmographie ne peut remplir ce rôle. Lutilisation davis dexperts attestant sur base de leur expérience et de lexamen clinique, la présence dun déficit vestibulaire,
élimine doffice les patients pour lesquels un doute subsiste, groupe pour lequel les examens instrumentaux sont justement les plus nécessaires. Les notions de sensibilité et de spécificité nont de valeur que par rapport à la population étudiée. Si le recrutement nest pas exactement le même, ces données sont sans valeur. Les données calculées sur base du regroupement de publications différentes avec des recrutements et des critères diagnostiques différents sont donc dun intérêt limité (6).
La posturographie apporte-t-elle une aide dans la pathologie cervicale associée à des trouble de léquilibre ?
Nous sommes très démunis face aux patients souffrant de problèmes cervicaux, post-traumatiques ou non, et qui se plaignent de troubles de léquilibre. Lassociation est trop fréquente pour être fortuite et des données physiologiques justifient le lien entre système vestibulaire et proprioception cervicale. Ainsi, la vibration des muscles cervicaux entraînent une déviation posturale. Un autre exemple est la contribution de la proprioception cervicale pour différencier une accélération linéaire transversale dune inclinaison latérale de la tête, le système otolithique ne peut, à lui seul, faire cette différence.
Plusieurs études posturographiques de patients souffrant de pathologies cervicales et ayant un bilan otoneurologique par ailleurs normal, objectivent une altération de la stabilité (7). La méthodologie dexploration de ces patients reste toutefois à uniformiser (8,9). Nous verrons plus loin que laccès à la posturographie multi-segments, comme le STATITEST, ouvre des perspectives intéressantes dans ce domaine.
La posturographie peut-elle servir doutil dévaluation dun traitement ?
La démonstration de lefficacité dun traitement nécessite une mesure quantitative. Cette mesure doit être reproductible et corrélée avec le déficit. La reproductibilité est fonction du paramètre étudié et de linstruction fournie au patient. Elle serait meilleure pour les paramètres de vitesse et damplitude moyenne du déplacement du centre de pression avec des instructions cherchant à favoriser une stratégie de cheville, mais nettement moins bonne lorsque le paramètre étudié est le déplacement maximal chez un sujet utilisant une stratégie de hanche (10).
La valeur prédictive du risque de chute de la posturographie statique serait meilleure que celle dune évaluation clinique comportant des tests de marche et déquilibre associés à des mouvements de transfert, de rotation et de préhension (11). Baloh (12) trouve une corrélation entre la vitesse des oscillations antéro-postérieure et les plaintes dinstabilité chez les personnes âgées. Cette corrélation serait meilleure pour la posturographie dynamique mais ce paramètre nest malheureusement pas accessible en standard sur le système le plus répandu. La corrélation est moindre pour les patients ayant réellement présenté des chutes, mais létiologie de celles-ci nest pas connue. Curieusement, plusieurs études de corrélations entre les résultats du "Dizziness Handicap Inventory" et la posturographie dynamique donnent des résultats différents (13,14).
Déséquilibre réel ou Simulation ?
Cest probablement le plus grand défit à relever par tout système de posturographie. Cette distinction est basée soit sur la progression de linstabilité en fonction de la difficulté de la tâche soit sur un paramètre spécifique qui pourrait dissocier les simulateurs des déséquilibres physiopathologiques. En posturographie dynamique, les simulateurs seraient proportionnellement moins stables que les sujets victimes dun déséquilibre réel pour les épreuves faciles et plus stables pour les épreuves avec altération des informations visuelles et proprioceptives (15). Si ces critères arrivent à dissocier assez efficacement les groupes de simulateurs de celui des patients (16) la décision dans un cas individuel reste grevée dun risque derreur non négligeable. Lutilisation dun quotient de Romberg calculé sur la vitesse doscillation en posturographie statique a permis dans une étude en aveugle de dépister les simulateurs avec une sensibilité de 77% et une spécificité de 71% (17).
Tout ceci contribue à faire penser quun outil denregistrement de la posture est indispensable pour étudier les troubles de léquilibre, mais que la technologie des systèmes à capteurs de force souffre de la nature du paramètre utilisé: le centre de pression. Celui-ci est davantage le reflet de lactivité musculaire des membres inférieurs associée au contrôle postural, quune mesure de la qualité de celui-ci. Les avis divergents des Académies Américaines de Neurologie et dORL reflètent bien les apports indéniables et les espoirs déçus de la posturographie dynamique (voir encadré).
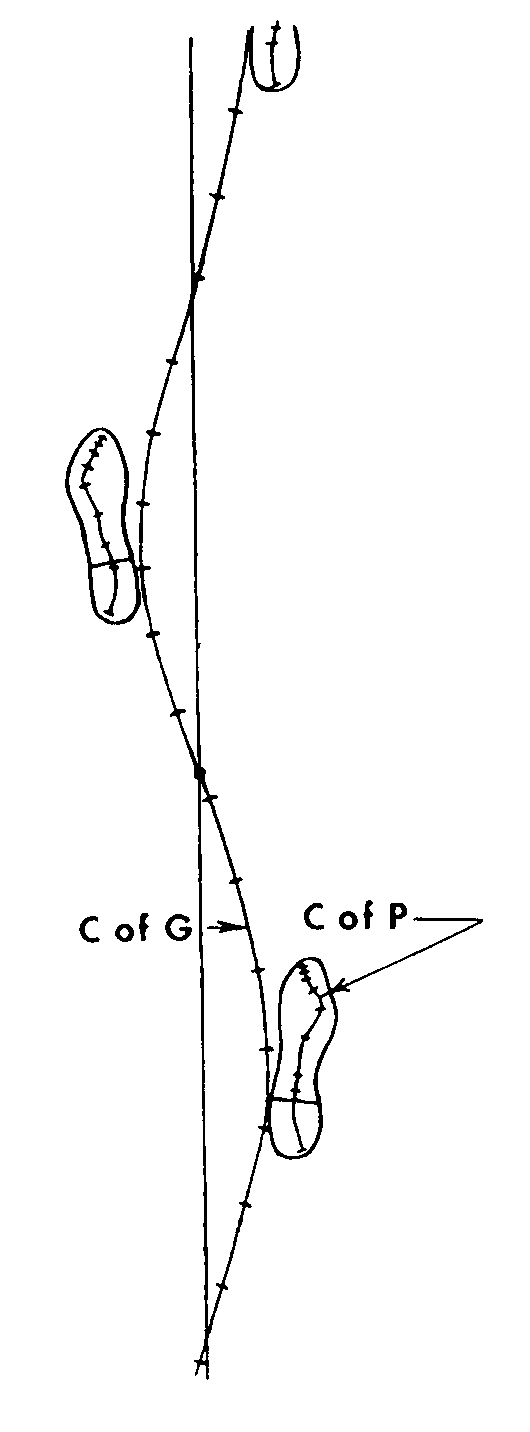
|
Chez lhomme qui a un support de sustentation étroit, la motricité des segments du corps semble organisée en schémas de mouvements cherchant à contrôler la position du centre de gravité. Le concept du maintien de la projection du centre de gravité dans la surface de sustentation pour assurer la stabilité ne sapplique cependant que pour des conditions statiques, sans mouvement. Cette notion est donc insuffisante pour évaluer la qualité du contrôle postural dans la vie journalière. Ainsi, lors de la marche, le centre de gravité ne se projette jamais dans la surface de contact des pieds au sol (figure1). Le déplacement du centre de pression et de la projection du centre de gravité sont relativement en phase (figure 2) dans les conditions très spécifiques du maintien de la station debout sur un sol plan et stable avec une stratégie déquilibration de type cheville (modèle du pendule inversé). Le centre de pression reflète la résistance du support à la pression exercée par les pieds. Lorsque le support est plan et stable, le déplacement du centre de pression est donc proportionnel à la force exercée par les pieds. Dans le modèle du pendule inversé, cest cette force qui déplace le pendule. Le déplacement du centre de gravité nest donc proportionnel au déplacement du centre de pression que si on accepte les deux postulats, dun support plan et fixe et dune assimilation du corps à une structure rigide réagissant comme un pendule inversé. |
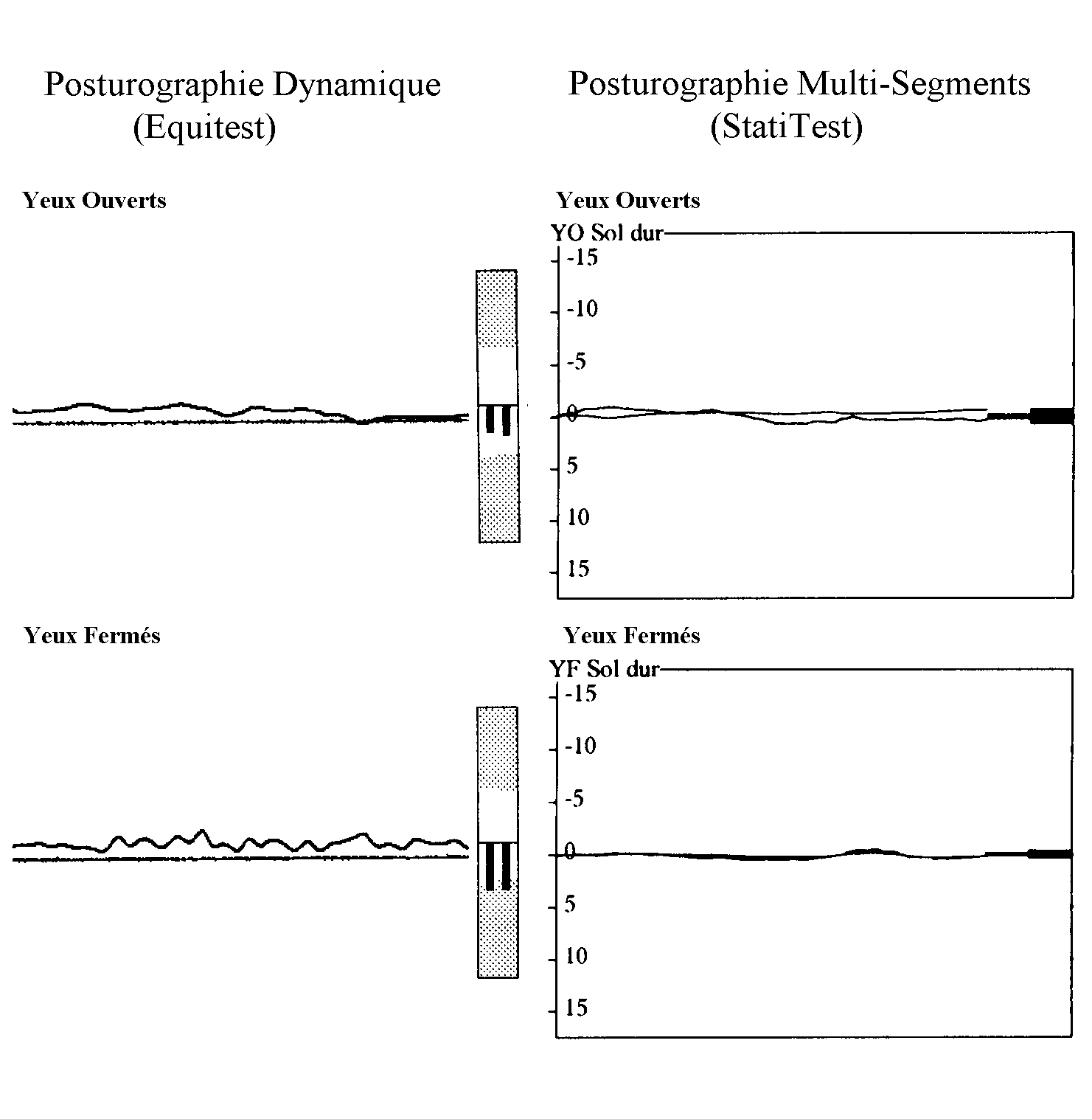
|
Lorsque le support est mobile, comme dans la posturographie dynamique, la relation entre les deux paramètres est beaucoup moins étroite et ils peuvent même être en opposition de phase. Le degré de résistance aux mouvements du support devient déterminante. Debout sur un coussin ou sur un plateau de Friedman, les mouvements des pieds peuvent être beaucoup plus amples et de directions différentes à celle du corps. Il y a malheureusement beaucoup détudes de posturographie dynamique qui assimilent déplacement du centre de pression et de la projection du centre de gravité. Lapproche de la posturographie avec des capteurs de position est très différente. Dans ce cas, il sagit destimer la position du centre de gravité et non leffort fait pour le maintenir dans une position satisfaisante. Cette nuance apparaît dès le calcul dun coefficient de Romberg, cest à dire la comparaison des mesures obtenues les yeux ouverts ou fermés sur un sol stable. La posturographie statique suggère que la majorité des sujets sains sont moins stables les yeux fermés que les yeux ouverts. Létude de la stabilité du corps par des capteurs de position montre au contraire que de nombreux sujets, en particuliers sils sont jeunes, sont plus stables les yeux fermés (figure 3). En fait, ces données ne sont pas du tout contradictoires. Tout semble se passer comme si la présence dun contrôle visuel rassurait le patient et lui laissait donc une plus grande latitude doscillations. La fermeture des yeux, cest à dire la perte dun des moyens destimation du risque de chute augmente le niveau de stabilité exigé. Si le système postural est efficace le sujet sera plus stable les yeux fermés que les yeux ouverts, ce que démontre la posturographie par capteur de position, mais au prix de corrections plus rapides et plus fréquentes, ce que suggère la posturographie par capteur de force. Ceci est cohérent avec la diminution des latences des réponses musculaires aux mouvements du support lors de la fermeture des yeux (20). |
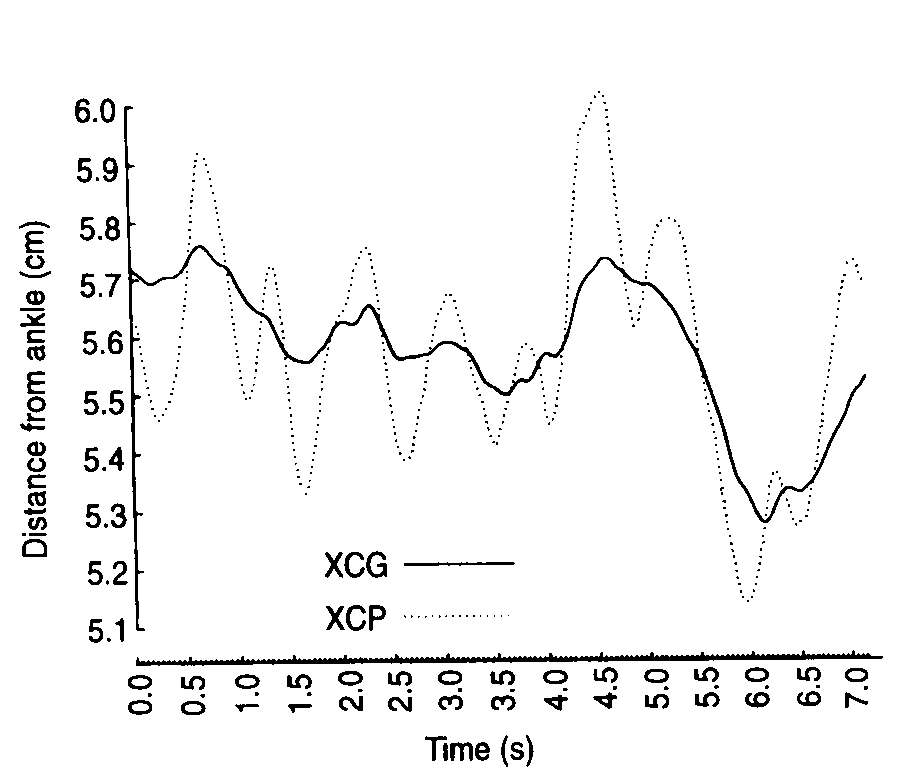
| Le déplacement dun seul point du corps ne peut cependant refléter celui du centre de gravité que si le corps est assimilé à une structure rigide. Lanalyse de plusieurs points du corps permettra donc une analyse plus fiable. Le corps ne doit plus être assimilé à un pendule inversé, mais à un système de segments articulés, se déplaçant parfois en opposition de phase pour maintenir le centre de gravité à une position adéquate. La posturographie multi-segments avec des capteurs permettant de repérer la position de plusieurs segments du corps permet donc une approche beaucoup plus physiologique, devant apporter un progrès substantiel (21, 22). Les études cliniques en posturographie multi-segments sont encore peu nombreuses car exigeaient jusquà présent un matériel lourd et onéreux. Lavènement de systèmes à capteurs électromagnétiques comme le STATITEST donne aux cliniciens un outil précis et de manipulation aisée.Un travail récent avec un système similaire (23) étudie chez 30 sujets sains le comportement de deux segments du corps, pieds-hanches et hanches-tête, lors du test de Romberg. Les auteurs montrent que la fermeture des yeux diminue lindépendance de mouvements des segments, cest à dire, augmente la rigidité du corps. Les sujets jeunes sont déjà plus souples au départ, ce qui augmente encore chez eux la différence à la fermeture des yeux. Le contrôle visuel serait déterminant pour assurer cette liberté de mouvement du segment supérieur. La suppression de celui-ci diminue la possibilité de corriger la position du centre de gravité par ajustement des différents segments du corps. La correction doit se faire principalement par action des chevilles, ce qui explique laugmentation des déplacements du centre de pression. Cette analyse du comportement des segments du corps selon les conditions expérimentales et le risque imminent ou non dune perte déquilibre paraît plus apte à dissocier les déséquilibres réels et simulés. Allum (24) montre que la latence des mouvements de flexion ou extension du tronc consécutifs à de brusques inclinaisons du support de sustentation est plus grande lorsque le mouvement est généré volontairement que lorsquil résulte dune adaptation réflexe chez le sujet sain ou présentant un déficit organique. |
Bibliographie
1. Wolfson L; Whipple R; Derby CA; Amerman P; Murphy T; Tobin JN; Nashner L. A dynamic posturography study of balance in healthy elderly.
Neurology. 1992; 42(11): 2069-2075.
2. Hirabayashi S; Iwasaki Y. Developmental perspective of sensory organization on postural control. Brain Dev. 1995; 17(2): 111-113.
3. Foudriat BA; Di Fabio RP; Anderson JH. Sensory organization of balance responses in children 3-6 years of age: a normative study with diagnostic implications.
Int. J. Pediatr.Otorhinolaryngol.1993; 27(3): 255-71.
4. Perrin PP; Jeandel C; Perrin CA; Bene MC. Influence of visual control, conduction, and central integration on static and dynamic balance in healthy older adults. Gerontology 1997; 43(4): 223-231.
5. Bronstein AM. The visual vertigo syndrome.
Acta Otolaryngol. Suppl. Stockh. 1995; 520 Pt 1: 45-48.
6. Foudriat BA; Di Fabio RP; Anderson JH. Sensory organization of balance responses in children 3-6 years of age: a normative study with diagnostic implications.
Int. J. Pediatr. Otorhinolaryngol. 1993; 27(3): 255-271
7. Alund M; Ledin T; Odkvist L; Larsson SE. Dynamic posturography among patients with common neck disorders. A study of 15 cases with suspected cervical vertigo.
J. Vestib. Res. 1993; 3(4): 383-389.
8. Karlberg M; Johansson R; Magnusson M; Fransson PA. Dizziness of suspected cervical origin distinguished by posturographic assessment of human postural dynamics. J.Vestib. Res. 1996; 6(1): 37-47.
9. Karlberg M; Persson L; Magnusson M. Impaired postural control in patients with cervico-brachial pain. Acta Otolaryngol.Suppl.Stockh. 1995; 520 Pt 2: 440-442.
10. Ishizaki H; Pyykko I; Aalto H; Starck J. Repeatability and effect of instruction of body sway.Acta Otolaryngol. Suppl.Stockh. 1991; 481: 589-592.
11. Topper AK; Maki BE; Holliday PJ. Are activity-based assessments of balance and gait in the elderly predictive of risk of falling and/or type of fall ?
J. Am.Geriatr.Soc. 1993; 41(5): 479-487.
12. Baloh RW; Spain S; Socotch TM; Jacobson KM; Bell T. Posturography and balance problems in older people. J. Am.Geriatr. Soc. 1995; 43(6): 638-644.
13. Jacobson GP, Newman CW, Hunter L and Balzer GK. Balance function test correlates of the dizziness handicap inventory.
J. of the Amer. Acad. of Audiology 1991; 2: 253-260.
14. Robertson DD; Ireland DJ. Dizziness Handicap Inventory correlates of computerized dynamic posturography. J. Otolaryngol. 1995; 24(2): 118-124.
15. Cevette MJ; Puetz B; Marion MS; Wertz ML; Muenter MD. Aphysiologic performance on dynamic posturography.
Otolaryngol. Head Neck Surg. 1995 112(6): 676- 688.
16. Goebel JA; Sataloff RT; Hanson JM; Nashner LM; Hirshout DS; Sokolow CC. Posturographic evidence of nonorganic sway patterns in normal subjects, patients, and suspected malingerers. Otolaryngol.Head Neck Surg. 1997; 117(4): 293-302.
17. Uimonen S; Laitakari K; Kiukaanniemi H; Sorri M. Does posturography differentiate malingerers from vertiginous patients ?
J.Vestib. Res. 1995; 5(2): 117-124.
18. Winter DA, MacFadyen BJ, Dickey JP. Adaptability of the CNS in uman walking. In Patla AE ed. Adaptability of human gait. Elsevier, Amsterdam, 1991: 127-144.
19. Winter DA. Biomechanics ansd motor control of human movement. John Wiley NY, 1990; 93-96.
20. Ledin T; Odkvist LM. Visual influence on postural reactions to sudden antero-posterior support surface movements.
Acta Otolaryngol.Stockh. 1991; 111(5): 813-819.
21. Posturography: uses and limitations.
Baillière=s Clinical neurology 1994; 3(3): 501-513.
22. Monsell EM; Furman JM; Herdman SJ; Konrad HR; Shepard NT. Computerized dynamic platform posturography.
Otolaryngol.Head Neck Surg. 1997; 117(4): 394-398.
23. Accornero N; Capozza M; Rinalduzzi S; Manfredi GW. Clinical multisegmental posturography: age-related changes in stance control. Electroencephalogr.Clin.Neurophysiol. 1997; 105(3): 213-219.